KINH NGHIỆM GÂY MÊ HỒI SỨC TRONG PHẪU THUẬT
CẮT PAPILLOMA THANH KHÍ QUẢN TO
Vũ Văn Kim Long, Nguyễn Anh Duy
TÓM TẮT
Đặt vấn đề: Trong phẫu thuật nội soi vi phẫu cắt papilloma che lấp gần hoàn toàn thanh môn, kiểm soát đường thở là một thách thức sinh tử. Thủ thuật mở khí quản đóng vai trò bản lề, vừa giải quyết được nguy cơ của đặt nội khí quản với đèn soi thanh quản trực tiếp, vừa giải phóng hoàn toàn không gian thao tác cho phẫu thuật viên. Vai trò của bác sĩ gây mê hồi sức đóng vai trò then chốt đến sự thành công của ca mổ thông qua chiến lược vô cảm an toàn và quá trình chăm sóc hậu phẫu toàn diện.
Mục tiêu: Báo cáo và chia sẻ kinh nghiệm trong quản lý gây mê hồi sức cho người bệnh Papilloma thanh khí quản to che lấp gần hoàn toàn đường thở được phẫu thuật nội soi vi phẫu thanh quản cắt u.
Phương pháp: Trình bày trường hợp lâm sàng cụ thể với quy trình chuẩn bị, kỹ thuật mở khí quản - gây mê nội khí quản qua lỗ mở khí quản, kiểm soát chảy máu, hô hấp trong và sau mổ
Kết quả: Thời gian phẫu thuật 80 phút, người bệnh được kiểm soát huyết động ổn định, tỉnh mê nhẹ nhàng, giảm khó thở, phục hồi nhanh và xuất viện an toàn.
Kết luận: Quản lý gây mê hồi sức trong phẫu thuật nội soi vi phẫu cắt papilloma thanh quản đòi hỏi kiến thức chuyên sâu, kỹ năng thành thạo và sự phối hợp đa chuyên khoa. Bác sĩ gây mê hồi sức đóng vai trò quan trọng trong việc đảm bảo an toàn đường thở và tối ưu hóa kết quả điều trị.
Từ khóa: Papilloma, Gây mê hồi sức, vi phẫu thanh quản, mở khí quản.
ĐẶT VẤN ĐỀ
Papilloma thanh quản là khối u lành tính phổ biến do virus HPV gây ra, đặc trưng bởi sự tái phát khó lường và xu hướng lan rộng gây tắc nghẽn đường thở, đe dọa trực tiếp đến tính mạng. Để duy trì đường thở và giọng nói, người bệnh thường phải chịu đựng gánh nặng phẫu thuật rất lớn, có thể lên tới hàng chục hoặc hàng trăm lần trong đời. Đặc biệt, với những khối u to che lấp gần hoàn toàn thanh môn, việc thiết lập và kiểm soát đường thở trở thành một thách thức đáng kể đối với chuyên ngành gây mê hồi sức trong các ca phẫu thuật nội soi vi phẫu thanh quản.
Hình 1. Hình ảnh Papilloma
TRƯỜNG HỢP LÂM SÀNG
Người bệnh: Nữ, Trương Lê Linh Đ., sinh năm 2008.
Chẩn đoán: Papilloma thanh khí quản.
Tiền sử: Phẫu thuật thanh quản 47 lần kể từ năm 3 tuổi đến năm 17 tuổi.
Phương pháp phẫu thuật: Phẫu thuật nội soi vi phẫu thanh quản cắt u.
Phương pháp vô cảm: Gây mê nội khí quản qua lỗ mở khí quản.
Phẫu thuật viên chính: ThS.BS. Đỗ Hội.
Bác sĩ gây mê hồi sức chính: ThS.BSCKII. Vũ Văn Kim Long.
Cận lâm sàng trước mổ
CT scan: Vị trí dây thành âm có cấu trúc đậm độ mô mềm kt # 9*6mm. hạch cổ nhóm II hai bên đường kính trục ngắn <10mm.
Hình 2. Hình ảnh Papilloma trên CT scan
Nội soi họng: Khối papilloma màu hồng, dạng sùi nhiều thùy, bề mặt không chảy máu, chiếm gần trọn thanh môn.
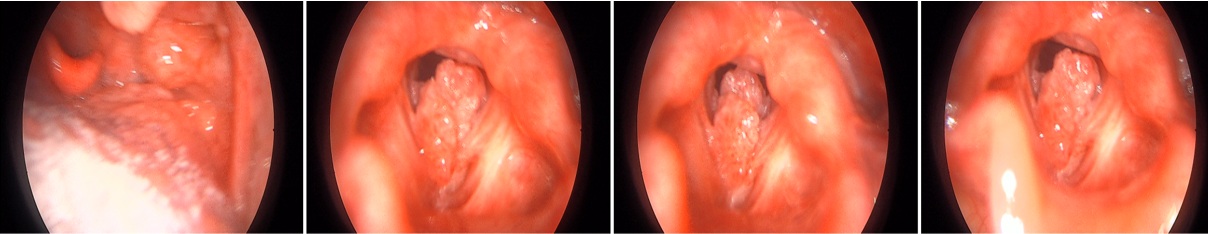
Hình 3. Hình ảnh Papilloma trên nội soi
Các xét nghiệm về công thức máu, chức năng đông máu, X quang tim phổi, ECG, chức năng thận, men gan, điện giải đồ, đường huyết,… đều trong giới hạn bình thường.
Chuẩn bị trước mổ
Người bệnh được thăm khám tiền mê toàn diện, đánh giá các chức năng tim, phổi, thận và các bệnh lý kèm theo. Từ kết quả đó, bác sĩ gây mê hồi sức lập kế hoạch cụ thể về thuốc mê, thuốc giảm đau, phương pháp thông khí và chiến lược hồi sức sau mổ. Người bệnh và người nhà được tư vấn, giải thích về quy trình gây mê phẫu thuật, các nguy cơ và phương pháp theo dõi trong và sau quá trình gây mê phẫu thuật.
QUÁ TRÌNH GÂY MÊ VÀ PHẪU THUẬT
Phẫu thuật được tiến hành lúc 07 giờ 30 phút ngày 29/01/2026.
Các kỹ thuật được áp dụng:
- Gây tê đám rối cổ nông 02 bên vô cảm cho phẫu thuật mở khí quản: kỹ thuật phong bế các nhánh cảm giác nông (C2-C4) tại bờ sau cơ ức đòn chũm với thuốc tê lidocain.
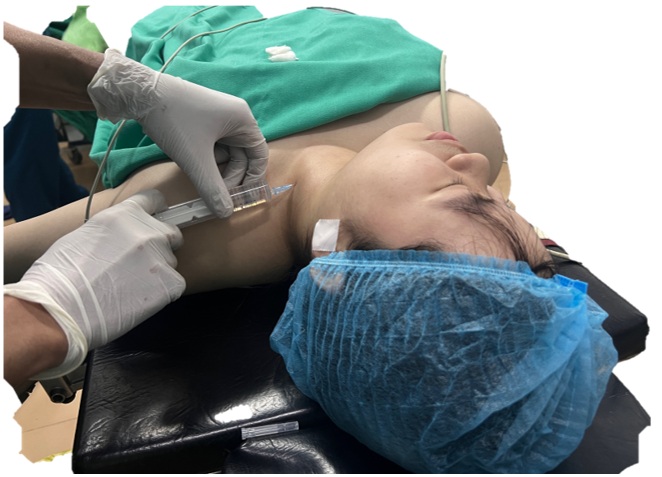
Hình 4. Vô cảm cho phẫu thuật mở khí quản
- Phẫu thuật mở khí quản: rạch da đường ngang theo nếp lằn cổ, đoạn thấp dưới eo tuyến giáp, đảm bảo tính thẩm mỹ và an toàn. Đặt ống NKQ lò xo thay cho cannula mở khí quản để phẫu thuật được thuận lợi hơn.
Hình 5. Mở khí quản thường quy
- Gây mê nội khí quản qua lỗ mở khí quản: kiểm soát tốt đường thở, tạo phẫu trường thuận lợi cho phẫu thuật viên
Hình 6. Gây mê nội khí quản qua lỗ mở khí quản
- Tiến hành phẫu thuật: hình ảnh vi phẫu thanh quản cắt u, làm thông thoáng đường thở, kiểm soát chảy máu
Hình 7. Phẫu trường
- Sau khi kết thúc phẫu thuật: người bệnh được đặt lại ống nội khí quản đường miệng, khâu thẩm mỹ đóng lỗ mở khí quản.
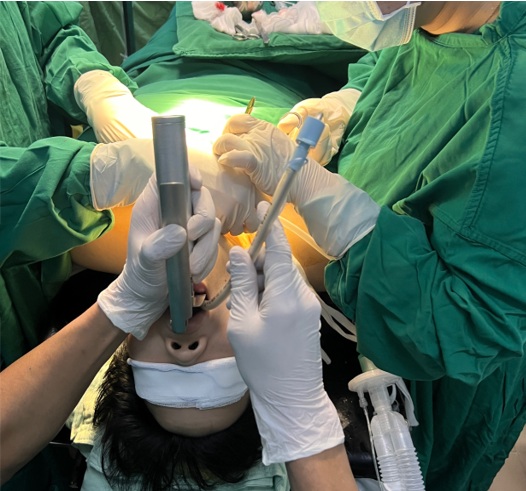
Hình 8. Đặt nội khí quản đường miệng với đèn soi trực tiếp
- Nội soi ống soi đường thở bằng ống soi mềm: kiểm tra đường thở đánh giá tình trạng chảy máu, lây lan của papilloma để lên kế hoạch rút NKQ an toàn. Đồng thời đưa ống NKQ hơi sâu sao cho bóng chèn nằm đúng vị trí đã mở khí quản, bơm nhẹ bóng để làm tròn đều khí quản, mục đích dự phòng hẹp khí quản về sau.

Hình 9. Nội soi ống soi mềm
- Sau khi cuộc mổ kết thúc, bác sĩ gây mê hồi sức sẽ cho người bệnh thoát mê, hóa giải dãn cơ đầy đủ bằng sugammadex, đảm bảo TOF ≥ 0,9 thì rút nội khí quản. Tiến hành rút ống nội khí quản tại phòng mổ, người bệnh đủ điều kiện sẽ chuyển người bệnh đến phòng hậu phẫu để tiếp tục theo dõi và chăm sóc.
Trong suốt cuộc mổ, bác sĩ gây mê hồi sức liên tục giám sát và điều chỉnh huyết động, thông khí kiểm soát, bù dịch và kiểm soát mất máu, đảm bảo cân bằng nội môi cũng như ổn định các thông số về hô hấp cho người bệnh thông qua các phương tiện theo dõi đã chuẩn bị trước khi tiến hành gây mê phẫu thuật.
HỒI SỨC SAU MỔ
Người bệnh tỉnh mê nhẹ nhàng, được giảm đau đa mô thức hiệu quả và chăm sóc tích cực tại phòng hậu phẫu, theo dõi nghiêm ngặt tình trạng chảy máu, chèn ép được thở sau mổ, được dự phòng buồn nôn và nôn tốt để tránh kích thích vùng hầu họng gây chảy máu.
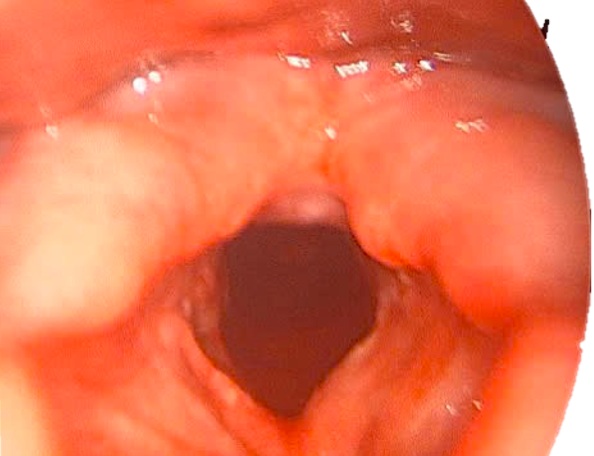
Hình 10. Kết quả soi sau 10 giờ phẫu thuật
BÀN LUẬN
Điểm đặc biệt của ca lâm sàng này là việc kết hợp gây tê đám rối cổ nông với mở khí quản tỉnh trong bối cảnh bệnh nhân đã trải qua 47 lần phẫu thuật đường thở, giúp tránh hoàn toàn nguy cơ CICO ngay từ đầu.
1. Thách thức kiểm soát đường thở ở bệnh nhân Papilloma thanh quản tái phát che lấp gần hoàn toàn đường thở
Ca lâm sàng trình bày một thách thức kinh điển trong thực hành gây mê hồi sức: “Đường thở khó tiên lượng trước” ở mức độ nghiêm trọng. Bệnh nhân có tiền sử phẫu thuật 47 lần từ năm 3 tuổi, khối Papilloma sùi nhiều thùy chiếm gần trọn thanh môn. Đặc trưng của bệnh lý này là sự tái phát thường xuyên và khó lường, tạo ra gánh nặng phẫu thuật rất lớn. Các lần mổ sau sẽ càng khó khăn hơn trong kiểm soát đường thở do có thể có sẹo khí quản khi phải mở khí quản nhiều lần.
Hướng dẫn của Hiệp hội Gây mê hồi sức Hoa Kỳ (ASA) về quản lý đường thở khó, khối u thanh quản lớn che lấp đường thở là nguy cơ hàng đầu dẫn đến tình huống thảm họa “Không thể đặt nội khí quản, không thể thông khí” (CICO - Cannot Intubate, Cannot Oxygenate). Việc cố gắng khởi mê tĩnh mạch hoặc hô hấp thông thường và đặt nội khí quản bằng đèn soi trực tiếp có thể gây sang chấn, làm chảy máu khối u sùi, dẫn đến tắc nghẽn đường thở hoàn toàn và đe dọa tính mạng. Do đó, chủ động mở khí quản là quyết định an toàn trong trường hợp này.
2. Vai trò của gây tê vùng trong thiết lập đường thở an toàn
Để giải quyết vấn đề đường thở khó, đã lựa chọn phương án mở khí quản thường quy đoạn thấp dưới eo tuyến giáp. Về mặt chuyên môn vô cảm, đây là việc sử dụng kỹ thuật gây tê đám rối cổ nông để thực hiện mở khí quản khi bệnh nhân hoàn toàn tỉnh táo và tự thở.
Gây tê đám rối cổ nông là một lựa chọn tinh tế và ưu việt hơn so với chỉ gây tê ngấm tại chỗ. Kỹ thuật này phong bế các nhánh thần kinh bì từ C2 đến C4, cung cấp chất lượng giảm đau hoàn hảo cho toàn bộ vùng tam giác cổ trước. Giúp bệnh nhân không bị kích thích, không ho sặc, tạo điều kiện tối đa cho phẫu thuật viên bộc lộ khí quản. Khác với gây tê đám rối cổ sâu, đám rối cổ nông cực kỳ an toàn, không gây liệt cơ hoành (do không ảnh hưởng thần kinh phế vị) và duy trì tuyệt đối khả năng tự thở của người bệnh.
3. Chiến lược chia sẻ đường thở và duy trì mê
Phẫu thuật nội soi vi phẫu thanh quản cắt u đòi hỏi sự chia sẻ một không gian giải phẫu rất hẹp giữa phẫu thuật viên và bác sĩ gây mê hồi sức. Bác sĩ gây mê hồi sức đã quyết định chủ động thông khí bằng ống nội khí quản lò xo qua lỗ mở khí quản ban đầu, không sử dụng cannula mở khí quản để tạo thuận lợi cho phẫu thuật viên thao tác, sau đó tiến hành đặt lại nội khí quản đường miệng tùy giai đoạn phẫu thuật.
Bằng chiến lược mở khí quản và đặt nội khí quản có bóng chèn để kiểm soát hoàn toàn đường hô hấp dưới, bảo vệ phổi khỏi nguy cơ lây lan virus HPV và mảnh mô bệnh lý, đồng thời kiểm soát chính xác nồng độ CO2 và oxy ổn định qua thông khí nhân tạo xâm nhập.
Bên cạnh đó, với một bệnh nhân đã được can thiệp đường thở 47 lần, phản xạ đường thở là cực kỳ nhạy cảm. Việc duy trì độ sâu gây mê tối ưu là bắt buộc để triệt tiêu hoàn toàn các phản xạ ho, co thắt thanh quản/phế quản, đảm bảo bệnh nhân nằm yên tuyệt đối trong lúc cắt u. Do đó, độ sâu gây mê được kiểm soát chặt chẽ thông qua chỉ số MAC, theo dõi độ dãn cơ bằng máy TOFscan và điều chỉnh liên tục để phù hợp với tình trạng thực thế của người bệnh.
4. Nguy cơ hẹp thanh - khí quản
Người bệnh đối mặt với nguy cơ hẹp thanh - khí quản do hậu quả tích lũy từ 48 lần can thiệp phẫu thuật. Sự tổn thương niêm mạc do dụng cụ và đốt điện lặp đi lặp lại không chỉ gây xơ sẹo, làm biến dạng cấu trúc thanh môn mà còn khiến việc kiểm soát đường thở ngày càng phức tạp. Mặc dù mở khí quản là giải pháp bắt buộc trước tình trạng tắc nghẽn cấp tính, thủ thuật này lại tiềm ẩn rủi ro hẹp khí quản thứ phát tại lỗ thông và nguy cơ gieo rắc virus HPV xuống đường hô hấp dưới. Do đó, chiến lược gây mê hồi sức đòi hỏi thao tác kiểm soát ống nội khí quản cực kỳ tinh tế, kết hợp với mục tiêu rút ống mở khí quản càng sớm càng tốt để hạn chế tối đa tổn thương màng đáy. Thực trạng bệnh nhân bị kẹt trong vòng xoắn "cắt u - xơ hẹp - tái phát", nhấn mạnh tính cấp thiết của việc chuyển dịch sang kết hợp các liệu pháp nội khoa bổ trợ (như kháng thể đơn dòng hay thuốc ức chế miễn dịch) nhằm giảm số lần phẫu thuật và bảo tồn cấu trúc sinh lý đường thở, tuy nhiên chi phí cao và không điều trị triệt để.
5. Quản lý giai đoạn thoát mê và hồi sức sau mổ
Bên cạnh việc duy trì mê ổn định, chiến lược quản lý đường thở trong giai đoạn thoát mê đóng vai trò quyết định đến sự an toàn của bệnh nhân. Đặc biệt, trước khi tiến hành rút nội khí quản, tiến hành soi đường thở bằng ống mềm giúp: đánh giá mức độ phù nề niêm mạc sau các thao tác vi phẫu hoặc đốt laser; xác nhận cầm máu triệt để, loại trừ các điểm rỉ máu li ti có thể tạo thành cục máu đông gây tắc nghẽn và chảy máu xuống phế quản; và đảm bảo không có các mảnh u vụn rơi rớt xuống phía dưới gây lây lan. Chỉ khi hình ảnh nội soi xác nhận phẫu trường không chảy máu, đường thở thông thoáng và các chỉ số lâm sàng đủ điều kiện rút ống NKQ, quyết định rút ống mới được thực hiện. Chúng tôi sử dụng hóa giải dãn cơ với sugammadex để hoá giải hoàn toàn dãn cơ, giúp bệnh nhân tỉnh mê êm dịu giảm kích thích.
Chăm sóc hậu phẫu cũng cần chú ý theo dõi sinh hiệu đặc biệt là tình trạng chảy máu, chèn ép đường thở, giảm đau, dự phòng nôn tốt cho người bệnh. Theo dõi và xử trí các biến chứng kịp thời.
KẾT LUẬN
Trường hợp lâm sàng cho thấy bệnh nhân hồi phục nhanh, giảm khàn tiếng, khó thở và xuất viện an toàn. Kết quả này phản ánh năng lực chuyên môn cao, tinh thần làm việc nhóm hiệu quả và sự tận tâm của đội ngũ y bác sĩ. Vai trò của bác sĩ gây mê hồi sức là không thể thiếu trong mỗi cuộc phẫu thuật – họ là người bảo vệ thầm lặng giúp người bệnh đi qua hành trình gian nan để trở về với cuộc sống khỏe mạnh.
TÀI LIỆU THAM KHẢO
1. Vũ Văn Kim Long (2024), “Gây mê hồi sức cho phẫu thuật tai mũi họng”, Giáo trình gây mê hồi sức tập 2 (dành cho học viên sau đại học), Nhà xuất bản Đại học Cần Thơ, Cần Thơ, tr. 195-208.
2. Nguyễn Xuân Quang, Đào Đình Thi, Vilyvong Khamchaleune (2023), “Đặc điểm lâm sàng, cận lâm sàng của u nhú thanh quản ở trẻ em”, Tạp chí Y học Việt Nam, 525(1A).
3. Nguyễn Thị Thanh Thúy, Nguyễn Thị Ngọc Dung (2014), “Điều trị Papilloma thanh khí quản”, Tạp chí Y học Thành phố Hồ Chí Minh, 18(6), tr. 40-45.
4. Allman, K., Wilson, I., & O'Donnell, A. (2022). Oxford Handbook of Anaesthesia, 5th Edition, Oxford University Press, Oxford.
5. Apfelbaum J. L., Hagberg C. A., Connis R. T. và cs. (2022), “2022 American Society of Anesthesiologists Practice Guidelines for Management of the Difficult Airway”, Anesthesiology, 136(1), tr. 31-81.
6. Bertino, G.; Pedretti, F.; Mauramati, S.; Filauro, M.; Vallin, A.; Mora, F.; Crosetti, E.; Succo, G.; Peretti, G.; Benazzo, M. Recurrent Laryngeal Papillomatosis: Multimodal Therapeutic Strategies. Literature Review and Multicentre Retrospective Study. Acta Otorhinolaryngol. Ital. 2023, 43 (Suppl. 1), S111–S122.
7. Dodhia, S.; Baxter, P.C.; Ye, F.; Pitman, M.J. Investigation of the Presence of HPV on KTP Laser Fibers Following KTP Laser Treatment of Papilloma. Laryngoscope 2018, 128, 926–928.
8. Gately, U.E.; Zhang, N.; Karle, W.E.; Lott, D.G. Adjuvant Intralesional Bevacizumab in Pediatric and Adult Populations with Recurrent Respiratory Papillomatosis: A Systematic Review. Ann. Otol. Rhinol. Laryngol. 2024, 133, 841–847.
9. Gribb, J.P.; Wheelock, J.H.; Park, E.S. Human Papilloma Virus (HPV) and the Current State of Oropharyngeal Cancer Prevention and Treatment. Del. J. Public Health 2023, 9, 26–28.
10. Hadzic A. Hadzic's Peripheral Nerve Blocks and Anatomy for Ultrasound-Guided Regional Anesthesia. 3rd ed. New York: McGraw-Hill Education; 2021.
11. Hock, K.; Kennedy, A.; Howell, R.; Friedman, A.; de Alarcon, A.; Khosla, S. Surgery and Adjuvant Therapy Improve Derkay Scores in Adult and Pediatric Respiratory Papillomatosis. Laryngoscope 2022, 132, 2420–2426.
12. Hoesli, R.C.; Thatcher, A.L.; Hogikyan, N.D.; Kupfer, R.A. Evaluation of Safety of Intralesional Cidofovir for Adjuvant Treatment of Recurrent Respiratory Papillomatosis. JAMA Otolaryngol.-Head Neck Surg. 2020, 146, 231.
13. Hung, W.-C.; Lo, W.-C.; Fang, K.-M.; Cheng, P.-W.; Wang, C.-T. Longitudinal Voice Outcomes Following Serial Potassium Titanyl Phosphate Laser Procedures for Recurrent Respiratory Papillomatosis. Ann. Otol. Rhinol. Laryngol. 2021, 130, 363–369.
14. Ivancic, R.; Iqbal, H.; deSilva, B.; Pan, Q.; Matrka, L. Current and Future Management of Recurrent Respiratory Papillomatosis. Laryngoscope Investig. Otolaryngol. 2018, 3, 22–34.
15. Lepine, C.; Leboulanger, N.; Badoual, C. Juvenile Onset Recurrent Respiratory Papillomatosis: What Do We Know in 2024? Tumour Virus Res. 2024, 17, 200281.
16. Li, S.-L.; Wang, W.; Zhao, J.; Zhang, F.-Z.; Zhang, J.; Ni, X. A Review of the Risk Factors Associated with Juvenile-Onset Recurrent Respiratory Papillomatosis: Genetic, Immune and Clinical Aspects. World J. Pediatr. 2022, 18, 75–82.
17. Liu, S.; Shao, J. Surgical Outcome of Different Surgical Modalities for Adult Recurrent Respiratory Papillomatosis. Acta Otolaryngol. 2023, 143, 196–200.
18. Muhammad Fauzi, H.G.; Mohan Singh, A.S.; Abdul Rahim, S.; Chooi, L.L.; Ramasamy, V.; Mohamad Pakarul Razy, N.H.; Mohamad, I. Malignant Transformation of Juvenile Recurrent Respiratory Papillomatosis. Gulf J. Oncol. 2021, 1, 79–81.
19. Palma, S.; Gnambs, T.; Crevenna, R.; Jordakieva, G. Airborne Human Papillomavirus (HPV) Transmission Risk during Ablation Procedures: A Systematic Review and Meta-Analysis. Environ. Res. 2021, 192, 110437.
20. Ryan, M.A.; Leu, G.R.; Upchurch, P.A.; Tunkel, D.E.; Walsh, J.M.; Boss, E.F. Systemic Bevacizumab (Avastin) for Juvenile-Onset Recurrent Respiratory Papillomatosis: A Systematic Review. Laryngoscope 2021, 131, 1138–1146.