1. Nguyên tắc lựa chọn kháng sinh ở bệnh nhân nặng
Về mặt nguyên tắc, lựa chọn kháng sinh phụ thuộc hai yếu tố:
- Yếu tố liên quan đến người bệnh bao gồm: lứa tuổi, tiền sử dị ứng thuốc, chức năng gan - thận, tình trạng suy giảm miễn dịch, mức độ nặng của bệnh, bệnh mắc kèm, cơ địa dị ứng, tiền sử sử dụng và đáp ứng với các kháng sinh trước đó… [1]
- Về vi khuẩn: loại vi khuẩn, độ nhạy cảm với kháng sinh của vi khuẩn. Cần cập nhật mô hình vi sinh và đặc điểm đề kháng kháng sinh tại cơ sở để định hướng cân nhắc các lựa chọn hoặc phối hợp phù hợp [1].
Khi khởi trị kháng sinh theo kinh nghiệm, việc đánh giá phân tầng nguy cơ nhiễm khuẩn cần được thực hiện trước để định hướng sử dụng kháng sinh, song song với việc lấy mẫu để nuôi cấy hoặc thực hiện các xét nghiệm xác định tác nhân trước khi sử dụng kháng sinh [1]. Có nhiều thang điểm phân tầng nguy cơ nhiễm khuẩn đa kháng thuốc khác nhau được áp dụng cho các mục đích quản lý hoặc chuyên môn trên lâm sàng. Tại bệnh viện Trường Đại học Y dược Cần Thơ, việc phân tầng nguy cơ nhiễm khuẩn kháng thuốc là một phần trong quy trình phê duyệt sử dụng kháng sinh thuộc danh mục ưu tiên quản lý theo quyết định 5631/2020/QĐ-BYT của Bộ Y tế [2]. Dưới đây là một trong các thang điểm phân tầng nguy cơ nhiễm khuẩn đa kháng có thể tham khảo để áp dụng nhanh trong quản lý và thực hành lâm sàng.
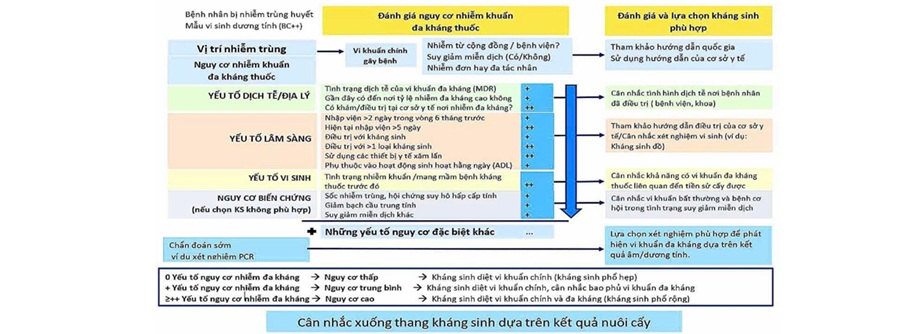
Hình 5.1. Một thang điểm hổ trợ phân tầng nguy cơ nhiễm khuẩn đa kháng thuốc
(nguồn: Timsit JF et al. Intensive care Med. 2024 [5], lược dịch và hiệu chỉnh bởi đơn vị DLS-TTT Bệnh viện Trường Đại học Y Dược Cần Thơ)
Năm 2022, Hội các trường Dược lâm sàng Hoa Kỳ đã đề xuất một mô hình tiếp cận dành cho các dược sĩ khi tư vấn sử dụng kháng sinh trên các ca bệnh thực tế theo mô hình như hình 5.2 dưới đây. Để lựa chọn kháng sinh được tối ưu, dược sĩ trước hết cần xem xét, xác nhận lại chẩn đoán thông qua việc khai thác thông tin và dự đoán được các tác nhân có nguy cơ cao gây tình trạng nhiễm khuẩn cho người bệnh. Việc thu thập đủ thông tin sẽ giúp dược sĩ có tư vấn tốt hơn cho nhà điều trị, dựa trên kiến thức dược lý lâm sàng các loại kháng sinh, các hướng dẫn điều trị và điều kiện cụ thể tại bệnh viện.
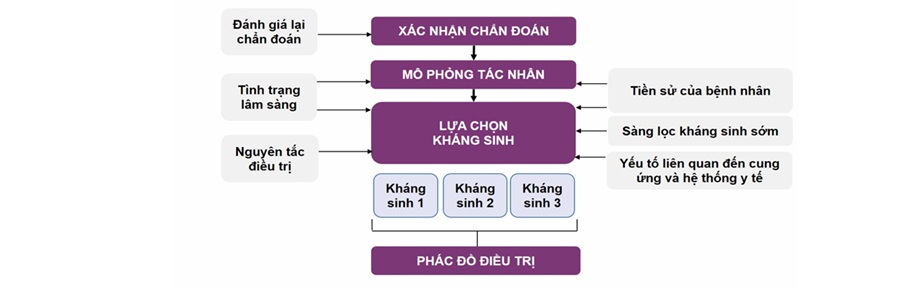
Hình 5.2. Các bước tiếp cận của dược sĩ trong tư vấn lựa chọn kháng sinh
(nguồn: Journal of the American college of Clinical pharmacy 2022 [8], lược dịch và hiệu chỉnh bởi đơn vị DLS-TTT Bệnh viện Trường Đại học Y Dược Cần Thơ)
Lựa chọn kháng sinh đúng là quan trọng, nhưng tối ưu hóa chế độ liều dùng theo các nguyên tắc dược động học, dược lực học (PK/PD) cũng rất cần thiết để tối ưu hóa hiệu quả diệt khuẩn và tính an toàn của thuốc. Để tối ưu hóa PK/PD của kháng sinh, cần xem xét nhiều yếu tố: tuổi người bệnh, cân nặng, chức năng gan - thận, mức độ nặng của bệnh và mức độ nhạy cảm của tác nhân gây bệnh. Về nguyên tắc, không có liều chuẩn cho các trường hợp nhiễm khuẩn nặng. Thiếu liều kháng sinh là nguyên nhân trực tiếp dẫn đến thất bại điều trị và tăng chọn lọc các dòng vi khuẩn kháng thuốc. Các kháng sinh có phạm vi điều trị hẹp (ví dụ: các aminoglycosid, vancomycin), phải bảo đảm nồng độ thuốc trong máu theo khuyến cáo để tránh độc tính, do vậy, việc giám sát nồng độ thuốc trong máu nên được triển khai [1]. Bên cạnh tối ưu hóa chế độ liều, các vấn đề về theo dõi điều trị, chuyển đổi kháng sinh từ đường tiêm sang đường uống hoặc xuống thang kháng sinh cũng là những thực hành chuyên môn quan trọng để tối ưu hóa điều trị các nhiễm khuẩn nặng trong bệnh viện theo quyết định 5631/2020/QĐ-BYT [2]. Trong tất cả các thực hành chuyên môn liên quan đến sử dụng kháng sinh, đặc biệt khi điều trị những trường hợp nhiễm khuẩn nặng do tác nhân đa kháng thuốc, sự phối hợp giữa bác sĩ, dược sĩ lâm sàng và vi sinh lâm sàng luôn được khuyến khích để đạt kết quả điều trị tốt nhất [2].
2. Ca lâm sàng
Bệnh nhân Nguyễn Văn C., nam, 95 tuổi, nặng 55kg, 1,65m
Cách nhập viện 1 ngày: ho đàm, sốt, khó thở, nhập viện tại Bệnh viện Trường Đại học Y Dược Cần Thơ ngày 2/2/2025.
Thông tin chung:
Tiền sử dị ứng: không
Tiền sử nhập viện: bệnh nhân có cơ địa suy giảm miễn dịch, đã điều trị nhiều lần tại bệnh viện trong vòng 3 tháng trước đó.
Tiền sử nhiễm tác nhân đa kháng: Staphylococcus aurus kháng methicillin (MRSA), Acinetobacter baumannii, Klebsiella pneumoniae.
Bệnh kèm (trong lần nhập viện này): nhiễm trùng tiểu, thiểu năng vỏ thượng thận do thuốc, u ác tiền liệt tuyến di căn xương, phổi; trào ngược dạ dày thực quản.
Diễn biến bệnh phòng và quá trình điều trị
Ngày thứ 1: ho đàm trắng đục, phổi ran nổ 2 đáy
WBC 7.5 (neu 74.1%), CRP 131.1 mg/L
X-quang: tổn thương mô kẽ 2 phế trường
Chẩn đoán viêm phổi cộng đồng nhóm IV theo PSI
Chức năng thận: Scr = 89.3mg/dl
Kết quả nhuộm soi: cầu gr(+) (có thể là vi khuẩn thường trú) và nấm hạt men
Phác đồ kháng sinh khởi trị:
- Meropenem 1g mỗi 8 giờ XX giọt/phút
- Amikacin 750mg mỗi 8 giờ XL giọt/phút
Ngày thứ 2: bệnh nhân còn sốt ngày 2 cử (380C), thử co kéo cơ hô hấp phụ, phổi ran nổ 2 đáy. Kết quả vi nấm soi tươi: Candida spp. (+++)
Bổ sung Fluconazol 150mg 1 viên/ngày
Ngày thứ 4: bệnh nhân còn sốt 2 cử/ngày, thở co kéo, ho đàm
PCT 0.54 ng/mL (>0.05ng/mL)
BN mở bàng quang ra da, nước tiểu qua đường tự nhiên
Kết quả cấy đàm: A.baumannii kháng carbapenem (CRAB) kháng colistin (MIC>4), nhạy duy nhất tigecyclin
Ngày thứ 5: còn sốt, phổi ran nổ 2 đáy, WBC 6.8 (neu 75.1%)
Chức năng thận: Scr 61.6 mg/dl
Hội chẩn cấp khoa (bác sĩ điều trị, dược lâm sàng), quyết định phác đồ kháng sinh chuyển đổi:
- Meropenem 2g mỗi 12 giờ truyền tốc độ XX giọt/phút
- Tigecyclin liều tải 100mg, liều duy trì 50mg mỗi 12 giờ
- Fluconazol 150mg x 2 viên/ngày
Phác đồ được duy trì và theo dõi đáp ứng từ ngày 06/02 đến ngày 11/02
Ngày thứ 10: bệnh nhân không sốt, thở đều êm, còn ho ít, phổi còn ran ngáy, ran nổ với mức độ giảm dần
Chức năng thận 8/12: Scr 64.9mg/dl
Ngày thứ 11: không sốt, không khó thở, tim đều, phổi ran nổ 2 đáy ít, bệnh tạm ổn, xuất viện, bác sĩ và dược sĩ lâm sàng thảo luận chọn phác đồ kháng sinh chuyển từ đường tiêm sang đường uống để điều trị nối tiếp:
- Minocyclin 100mg 2 viên x 2 lần/ngày
- Fluconazol 150mg x 2 viên/ngày
Tóm lượt một số phân tích khi lựa chọn kháng sinh trên ca lâm sàng
* Duyệt kháng sinh ưu tiên quản lý trong giai đoạn khởi trị
Bệnh nhân có nguy cơ cao nhiễm tác nhân đa kháng với các yếu tố bao gồm: tiền sử nhiễm tác nhân vi sinh vật đa kháng, nhập viện nhiều lần trong vòng 6 tháng; đã dùng từ 1 loại kháng sinh tĩnh mạch trở lên, suy giảm miễn dịch và có tiên lượng nặng. Việc khởi trị và phối hợp sớm kháng sinh phổ rộng (meropenem và amikacin) trong trường hợp này là phù hợp.
* Chuyển đổi và tối ưu hóa phác đồ kháng sinh khi kém đáp ứng về lâm sàng ở ngày điều trị 5 và có kết quả kháng sinh đồ CRAB kháng colistin, nhạy với tigecyclin
Nguyên tắc lựa chọn: Phối hợp ít nhất 2 kháng sinh còn nhạy cảm trên kháng
sinh đồ để điều trị viêm phổi bệnh viện, viêm phổi thở máy do Acinetobacter baumannii kháng carbapenem, ít nhất cho đến khi các tình trạng lâm sàng nhiễm trùng được cải thiện [3]. Các kháng sinh được khuyến cáo trong điều trị nhiễm khuẩn nặng do CRAB được đồng thuận hiện nay theo IDSA và các hiệp hội chuyên ngành tại Việt Nam gồm carbapenem nhóm 2 (imipenem, meropenem), ampicillin/sulbactam liều cao, colistin, minocyclin và tigecyclin (trong một số trường hợp hạn chế hoặc theo đặc điểm nhạy cảm trên kháng sinh đồ) [3].
Ở ngày thứ 5, bệnh nhân đang được điều trị với meropenem và amikacin chưa đáp ứng với điều trị. Do đó, amikacin được quyết định ngưng sử dụng và thay thế bằng tigecyclin theo kết quả kháng sinh đồ (không sử dụng colistin do CRAB kháng colistin trên kháng sinh đồ với MIC > 4). Amikacin và tigecylin có cùng cơ chế tác động trên ức chế ribosom 50S do đó việc phối hợp là không cần thiết.
Tuy nhiên, mặc dù kháng carbapenem, vai trò của meropenem (khi giữ lại) trong trường hợp này có thể tạo ra hiệu ứng hiệp đồng với tigecyclin, và ngược lại tigecyclin có thể làm giảm MIC một phần của CRAB đối với meropenem trong tác dụng diệt khuẩn. Dược sĩ lâm sàng tư vấn cho bác sĩ điều trị tăng liều meropenem lên 2g mỗi 12 giờ để tối ưu %T>MIC với hệ số thanh thải creatinin được ước tính là CG-CrCl 34ml/phút và liều được chọn áp dụng theo chế độ dành cho nhiễm khuẩn nặng trên tác nhân giảm nhạy cảm theo hướng dẫn hiệu chỉnh liều kháng sinh tại Bệnh viện Trường Đại học Y Dược Cần Thơ và The Sanford Guide [7].
Đối với tigecyclin, chế độ liều khởi đầu cần liều nạp là 100mg, vì đặc tính của kháng sinh này là thân dầu và gắn mạnh với protein huyết tương (>90%), do đó cần liều nạp để “đổ đầy” kháng sinh trong cơ thể, đạt được nồng độ ức chế tối thiểu sớm để cho hiệu quả diệt khuẩn. Liều duy trì tigeyclin nối tiếp là 50mg mỗi 12 giờ (không cần được hiệu chỉnh theo chức năng thận) [4].
Theo dõi đáp ứng hằng ngày và chức năng thận mỗi 48 giờ để hiệu chỉnh liều kháng sinh duy trì là cần thiết trong các trường hợp nhiễm khuẩn nặng.
* Chuyển đổi kháng sinh từ đường tiêm sang đường uống ở ngày thứ 11 khi đạt đáp ứng lâm sàng
Trong các lựa chọn kháng sinh đường uống đối với CRAB, minocyclin là lựa chọn phù hợp duy nhất để nối tiếp cho tigecyclin đường tĩnh mạch (theo IDSA 2024). Liều minocyclin cho điều trị CRAB không cần hiệu chỉnh theo chức năng thận, được khuyến cáo là 200mg x 2 viên/ngày [6]. Tuy nhiên khi chuyển sang đường uống, dược sĩ cần tư vấn cho người bệnh hạn chế dùng thuốc đồng thời với các thực phẩm chứa kim loại hóa trị cao (calci, magie, nhôm, sắt…) để hạn chế tương tác tạo phức chelat gây giảm hấp thu thuốc qua đường tiêu hóa.
3. Kết luận
Hội chẩn đa chuyên khoa trong điều trị cho bệnh nhân nhiễm khuẩn nặng là hoạt động cần thiết để nâng cao hiệu quả điều trị bằng kháng sinh tại bệnh viện, trong đó Dược sĩ lâm sàng có thể đóng góp tích cực trên nhiều khía cạnh từ lựa chọn và phối hợp thuốc, tối ưu hóa liều theo dược động học, dược lực học cũng như đề xuất các giải pháp hạn chế tác dụng không mong muốn của thuốc, giảm thời gian nằm viện và chi phí điều trị trên lâm sàng.
TÀI LIỆU THAM KHẢO
1. Bộ Y tế (2015), Hướng dẫn sử dụng kháng sinh, ban hành kèm theo quyết định 708/QĐ-BYT ngày 02/03/2015;
2. Bộ Y tế (2020), Hướng dẫn quản lý sử dụng kháng sinh, ban hành kèm theo quyết định 5631/QĐ-BYT ngày 30/12/2020;
3. Hội hô hấp Việt Nam (2023). Khuyến cáo chẩn đoán và điều trị viêm phổi bệnh viện và viêm phổi thở máy.
4. Thông tin kê toa đi kèm với chế phẩm Tygacil (tigecyclin).
5. Timsit, JF., Depuydt, P. & Kanj, S.S. When should I start broad-spectrum antibiotics?. Intensive Care Med 50, 1908–1911 (2024).
6. Pranita D. Tamma, Emily L. Heil, Julie Ann Justo, Amy J. Mathers, Michael J. Satlin, Robert A. Bonomo, Infectious Diseases Society of America Antimicrobial-Resistant Treatment Guidance: Gram-Negative Bacterial Infections. Infectious Diseases Society of America 2024; Version 4.0.
7. The Sanford Guide of Antimicrobial therapy.
8. Katherine Gruenberg et al (2022). How do pharmacists select antimicrobials? A model of pharmacists' therapeutic reasoning processes. Journal of the American college of Clinical pharmacy 2022; 5(4): 398-405.
ThS.DS.Nguyễn Thiên Vũ
DSCKI. Huỳnh Ngọc Hoàn Mỹ
Đơn vị Dược lâm sàng-thông tin thuốc, Khoa Dược